چند دهه پژوهش و آزمون خطا براي رسيدن به قلب مصنوعي
امروزه مشکلات قلبي بسيار شايع است. تنها در کشور آمريکا سالانه حدود 610000 نفر بر اثر بيماريهاي قلبي جان خود را از دست ميدهند. تعداد قابل توجهي از اين بيماران ميتوانند به وسيلهي عمل پيوند قلب بهبود پيدا کنند. اما تعداد اهداکنندگان قلب بسيار ناچيز است.
عمل پيوند قلب اولين بار در سال 1967 توسط يک جراح اهل آفريقاي جنوبي به نام کريستين بارنارد (Christiaan Barnard) در شهر کيپتاون انجام شد و خيلي زود اين عمل در سراسر جهان توسط پزشکان مختلف گسترش يافت. مشکلي که در ابتدا در اين روش درماني مشاهده شد، اين بود که گيرندگان قلب تا حدود يک سال پس از عمل پيوند ميمردند. سيستم ايمني بدن اين بيماران بافت بيگانه را تشخيص ميداد و آن را پس ميزد. پزشکان براي غلبه بر اين مشکل، داروهايي براي بيماران تجويز کردند که سيستم ايمني بدن آنها را تضعيف ميکرد. اما اين راه حل مناسبي نبود. زيرا سيستم ايمني بدن آن قدر ضعيف ميشد که سرانجام بيماران بر اثر عفونت جان خود را از دست ميدادند و اين يعني بازگشت به خانهي اول!
اولين اندامهاي مصنوعي:
يکي از راه حلهايي که در اواخر دههي 1960 به ذهن محققان رسيد، ساختن نوعي قلب مصنوعي بود. يکي از افراد تأثير گذار در اين زمينه، ويلم کلف (Willem Kolff) پزشک و مخترع اولين ماشين دياليز کليه است. او از همکار خود روبرت جارويک (Robert Jarvik) که يک مهندس پزشکي بود، دعوت کرد تا در دانشگاه يوتا با هم در ساخت يک قلب مصنوعي همکاري کنند. نتيجهي کار آنها جاوريک-7 نام گرفت. جارويک-7 که دو پمپ، دو شلنگ هوا و چهار سوپاپ داشت، تقريباً دو برابر قلب انسان بود و فقط قابليت استفاده در بدن افراد بزرگسال، به ويژه مردان را داشت. اين قلب مصنوعي، بزرگ و سنگين بود و براي کار کردن به منابع هواي فشرده، خلأ و الکتريسيته نياز داشت.
جارويک و کلف در سال 1982 موفق شدند تأييديهي ادارهي غذا و داروي ايالات متحده را براي استفاده از قلب مصنوعي خود در بدن انسان کسب کنند. آنها در همان سال اين قلب را به بدن يک دندان پزشک 61 ساله به نام بارني کلارک (Barney Clark) پيوند زدند. او به مدت 112 روز پس از جراحي زنده ماند. دومين بيماري که تحت اين عمل جراحي قرار گرفت، حدود 620 روز زندگي کرد. در کل 5 نفر از جارويک-7 استفاده کردند که همگي آنها نهايتاً تا 18 ماه پس از عمل جراحي، بر اثر عفونت و يا سکته جان خود را از دست دادند.
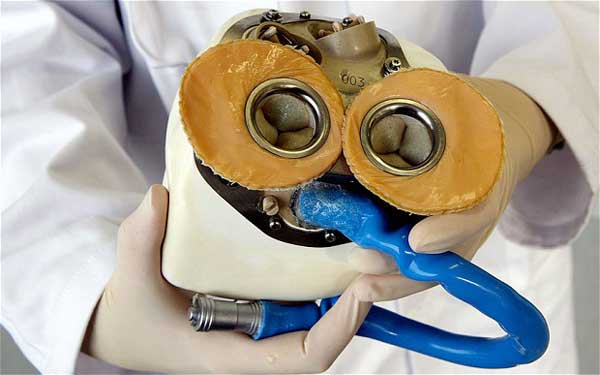
اين دستگاه چندين بار بهينه سازي شد و تغيير نام داد. قلب مصنوعي ديگري که به طور گسترده مورد استفاده قرار گرفت سين کارديا (SynCardia) نام داشت که در واقع نسل بعدي جارويک-7 بود. در اولين سالهاي قرن بيست و يکم، کمپاني Abiomed که در ايالت ماساچوست مستقر بود، از يک قلب مصنوعي جديد رونمايي کرد که بر خلاف سين کارديا يک قلب کامل جايگزين بود و براي بيماراني مناسب بود که عمل پيوند قلب به آنها توصيه نميشد و ساير درمانها هم برايشان مناسب نبود.
اما همهي نسخههاي قلب مصنوعي، چه آنهايي که قلب انسان را حمايت ميکردند و چه آنهايي که به طور کامل جايگزين قلب ميشدند، همگي سعي داشتند کارکردهاي قلب را به طور دقيق تقليد کنند. حاصل اين تلاشها وسيله اي به نام پمپ ضربان دار است که ميتواند مانند يک قلب سالم در هر دقيقه 80 بار خون را به سراسر بدن پمپاژ کند و بقاي بدن را تضمين کند. هنگامي که دستتان را روي قفسهي سينه و يا مچ دست ديگرتان ميگذاريد، ميتوانيد شکل طبيعي اين پمپاژ را احساس کنيد. امروزه دانشمندان در حال کار بر روي نسل جديدي از قلبهاي مصنوعي هستند که تفاوت مهمي با مدلهاي قبلي دارند: اين قلبهاي جديد تپش ندارند!
قلبهاي بدون تپش:
پيچ ارشميدس يک وسيلهي قديمياست که براي بالا بردن آب و غلبهي آن بر جاذبه ساخته شدهاست. اين پيچ در انتهاي يک لولهي تو خالي قرار دارد و وقتي يک سر لوله را در آب فرو ميبريم و پيچ را ميچرخانيم، آب از لوله بالا ميرود.
در سال 1976 يک متخصص قلب و عروق به نام دکتر ديچارد کي ومپلر (Richard K. Wampler) طي مأموريت کاري داوطلبانهاش در کشور مصر، مشاهده کرد که مصريها براي برداشتن آب از رودخانه از پيچ ارشميدس استفاده ميکنند. با ديدن اين صحنه، اين فکر به ذهن ومپلر خطور کرد که شايد پمپاژ خون در رگها نيز به همين شيوه باشد.
نتيجهي اين افکار، ساخته شدن وسيله اي به نام هموپمپ بود. اين دستگاه به اندازهي يک مدادپاککن بود و با چرخيدن پيچ در آن، خون از قلب به ساير قسمتهاي بدن فرستاده ميشد. هموپمپ اولين دستگاه ايجاد کنندهي جريان خون به طور دائمي بود و در حين کارکردش هيچ گونه خروج و يا جهشي از جريان عادي خون رخ نميداد. با استفاده از اين دستگاه، قلب به تنهايي ضربان داشت اما وجود دستگاه مانع حس کردن ضربان نبض ميشد. يعني در نقاطي از بدن مانند گردن و مچ دست، هيچ نبضي حس نميشد.
هموپمپ در سايهي دستگاههاي جديدتر، همچنان به حيات خود ادامه ميدهد. نمونهي تازهي قلب مصنوعي کمپاني Abiomed ايمپلا (Impella) نام دارد که با استفاده از فناوريهاي مدرن و مهندسي پزشکي روز توليد شده است. اين دستگاه يک موتور بسيار کوچک دارد که در انتهاي لولهي دستگاه جايگذاري شده است. ايمپلا کوچکترين پمپ قلبي ساخته شده در جهان است. ابعاد اين دستگاه کمي بزرگتر از يک مداد است. در ماه مارس امسال (2015) ادارهي غذا و داروي امريکا، استفاده از ايمپلا را براي موارد باليني تأييد کرد. ايمپلا به جراحان اجازه ميدهد مدت جراحي قلب را تا 6 ساعت افزايش دهند.
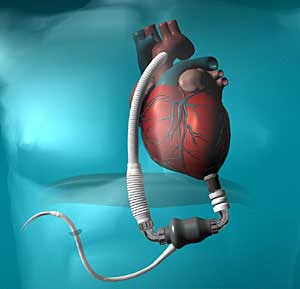
در همين حال مؤسسهي قلب تگزاس در حال کار بر روي هارتميت2 (HeartMate II) است. اين دستگاه مانند هموپمپ است، يعني جايگزين کامل قلب نميشود اما مانند يک جفت عصا به او کمک ميکنند. هارتميت2 به اندازه ي يک آووکادوي کوچک است و نسبت به سينکارديا، براي طيف وسيعتري از بيماران مناسب است. همچنين عمر اين دستگاه به لحاظ نظري (روي کاغذ) به اندازهي کافي طولاني است (تا 10 سال). پس از تأييد ادارهي غذا و داروي امريکا در سال 2010، نزديک به 20000 نفر ازهارتميت2 استفاده کردند. يکي از اين افراد ديک چني (Dick Cheney)معاون رئيس جمهور سابق امريکا بود. 20 نفر از کساني که از هارتميت2 استفاده کردند، هم اکنون در حالي که بيش از 8 سال است که اين دستگاه را در بدن خود دارند، به زندگي خود ادامه ميدهند.
آيندهي پيوند قلب:
آينده اي را تصور کنيد که در آن هيچکس نبض نداشته باشد. در اين صورت زنده يا مرده بودن هر شخص چگونه تعيين ميشود؟ ويليام کوهن (William Cohn) يک جراح قلب در مؤسسهي قلب تگزاس به اين سوال اينطور پاسخ ميدهد: «بسيار ساده است. اگر سر انگشت يک شخص زنده را نيشگون بگيريد، رنگ پوست او ابتدا سفيد و سپس به سرعت دوباره صورتي ميشود. اين يعني خون به سرعت وارد آن قسمت ميشود و جريان خون برقرار است. همچنين شما ميتوانيد با مشاهدهي تنفس بفهميد که فردي زنده است يا نه.»
البته کوهن اذعان دارد که بايد يک استاندارد کلي وجود داشته باشد که افرادي با دستگاههاي کمکرسان قلب که نبض ندارند را از بقيه متمايز کند، چيزي مانند يک دستبند و يا يک خالکوبي روي بدنشان. در ابتدا جاي تعجب است که چگونه بيماران، قلبي را که به معني واقعي کلمه نميتپد، قبول ميکنند؟ شايد واکنش آنها نسبت به اين درمان مانند عکس العمل آنها در مقابل پيشنهاد پيوند قلب باشد: در ابتدا مقاومت ميکنند ولي سرانجام به دليل نياز مبرمشان به سلامتي، مجبور به پذيرش آن ميشوند.
دنتون کولي (Denton Cooley) جراح قلب ميگويد: «هر روش جديدي منتقدان خود را د ارد. در روزي که کريستين بارنارد اولين پيوند قلب دنيا را انجام داد، تعداد منتقدان او به مراتب بيشتر از منتقدان امروزي قلبهاي مصنوعي بود. قلب پيچيدگيهاي بسياري با خود دارد اما به عقيده ي من، منتقدان استفاده از قلبهاي مصنوعي افرادي عامي، بياطلاع و يا خرافاتي هستند.» کولي اولين پيوند قلب در کشور آمريکا را در سال 1968 انجام داد. او امروز در سن 94 سالگي، روزي را از سال 1969 به ياد دارد که اولين قلب مصنوعي را در بدن فردي به نامهاسکل کارپ (Haskell Karp) قرار داد. او از ديدن اينکه زندگي يک انسان را نجات دادهاست احساس رضايتمندي دارد و ميگويد: «هميشه اينطور فکر ميکردم که قلب فقط يک کارکرد دارد و آن هم پمپاژ خون است. با اين طرز نگرش، قلب يک اندام بسيار ساده است.»

منبع:
Researchers’ Quest for an Artificial Heart
منابع مفيد:
ضربان قلب
ابزار کمکي قلب
Artificial Heart-WIKI
Total Artificial Heart
Robert Jarvik
بيوفيزيک
حمله قلبي
محاسبه ي زمان بازيابي قلب
چاپگرهاي سه بُعدي